
Trong phòng khám, người đàn ông đã ngoài 40 tuổi cầm chặt tay vợ, từng nhịp thở như nén lại theo hành trình đầu dò máy siêu âm trên bụng sản phụ.
"Một bé vẫn đang tăng trưởng tốt, bé còn lại bị thoát vị rốn nhưng kết quả xét nghiệm cho thấy bộ nhiễm sắc thể bình thường. Sau khi sinh, nếu được hồi sức cấp cứu ngay lập tức, mọi thứ có thể trở lại bình thường", TS.BS Nguyễn Thị Sim, Phụ trách Trung tâm Can thiệp bào thai, Bệnh viện Phụ sản Hà Nội nhận định, sau khi tập trung quan sát trên màn hình máy siêu âm.
"Anh chị vẫn có cơ hội có 2 bé. Đương nhiên đây sẽ là cả một hành trình dài với sự nỗ lực của cả các y bác sĩ và gia đình", thông tin từ nữ bác sĩ khiến đôi mắt của cặp vợ chồng sáng rực lên, nét mặt lộ rõ niềm hạnh phúc.
Cách đây vài tuần, gia đình nhỏ này nhận tin dữ khi kết quả khám sàng lọc cho thấy một thai phát triển bất thường. Từ đó đến nay, mỗi lần khám thai đối với hai vợ chồng lại căng thẳng như bước vào một trận đánh.
"Ngay cả ở nơi tối tăm nhất, chúng tôi vẫn phải cố gắng tìm ra những tia sáng le lói", BS Sim mô tả về công việc của mình.

Trung tâm Can thiệp bào thai là nơi thường xuyên tiếp nhận các sản phụ gặp vấn đề trong thai kỳ. Một thái cực hoàn toàn khác với những gì mọi người thường biết đến về sản khoa.
BS Sim phân tích: "Những bệnh nhân mà chúng tôi tiếp nhận đều đang phải trải qua một thai kỳ hết sức khó khăn. Sản phụ có thể đang gặp phải tình trạng đa ối, thiểu ối hoặc thai nhi không may mắn bị truyền máu song thai hay gặp bất thường về hình thái hay di truyền.
Tất cả những tình trạng này đều đe dọa trực tiếp đến sức khỏe và tính mạng của thai nhi".
Nhiệm vụ của các bác sĩ can thiệp bào thai là phải lách qua "khe cửa hẹp" để những sinh linh mang "cái số không may" từ khi còn chưa được sinh ra này có thể chào đời khỏe mạnh.
"Trong những tình huống hiểm nghèo, nhiệm vụ của chúng tôi là kiếm tìm những tia hy vọng dù là nhỏ nhất. Bằng chuyên môn của mình nhen nhóm cho hy vọng này lớn dần lên. Mục tiêu cuối cùng là giúp em bé thắng được số phận và chào đời khỏe mạnh", nữ bác sĩ phân tích.
Hơn ai hết, các y bác sĩ tại đơn vị này thấu hiểu rằng, họ là chỗ dựa cuối cùng của những gia đình kém may mắn trên chặng đường dài đầy chông gai.
"Một tin tức tích cực về diễn biến của thai nhi có thể vực dậy cả gia đình", BS Sim nói.


Kết hôn được 13 năm, chị Hồng (tên nhân vật đã được thay đổi), sinh năm 1985 và chồng vẫn chưa thể đón tin vui. 5 lần mang thai tự nhiên trước cũng 5 lần người phụ nữ này nhen nhóm hy vọng rồi lại "rơi xuống vực thẳm", khi cứ đến tuần 17-19 lại bị hỏng/sảy thai.
Bác sĩ nhận định, tử cung của người phụ nữ này gặp nhiều vấn đề dẫn tới không nuôi được thai.
Nửa năm trước, gia đình chị tìm đến một giáo sư đầu ngành về sản khoa để một lần nữa "đi tìm" thiên chức. Sau khi được chuyên gia điều trị bằng cách khâu vòng tử cung và làm thụ tinh nhân tạo, một mầm sống mới lại gieo hy vọng cho đôi vợ chồng trẻ này.
Tuy nhiên ở tuần thai thứ 18, sản phụ này phát hiện mình bị tình trạng thiểu ối. Đây là tình trạng màng ối không giữ được nước ối dẫn đến nước ối ít hơn bình thường theo tuổi thai. Thiểu ối khiến thai nhi đối mặt với nguy cơ chậm phát triển, biến dạng các chi và nặng hơn là dẫn đến thai lưu.
Đến thăm khám tại Trung tâm Can thiệp bào thai, Bệnh viện Phụ sản Hà Nội, chị được các bác sĩ chỉ định thực hiện kỹ thuật truyền ối, kết hợp nhiều biện pháp bổ trợ khác để bảo vệ thai nhi cũng như hy vọng làm bố, làm mẹ của gia đình nhỏ, trong điều kiện hết sức hiểm nghèo này.

Ở tuần thai 21, chị Hồng bước vào lần truyền ối thứ ba, khi nước ối lại cạn.
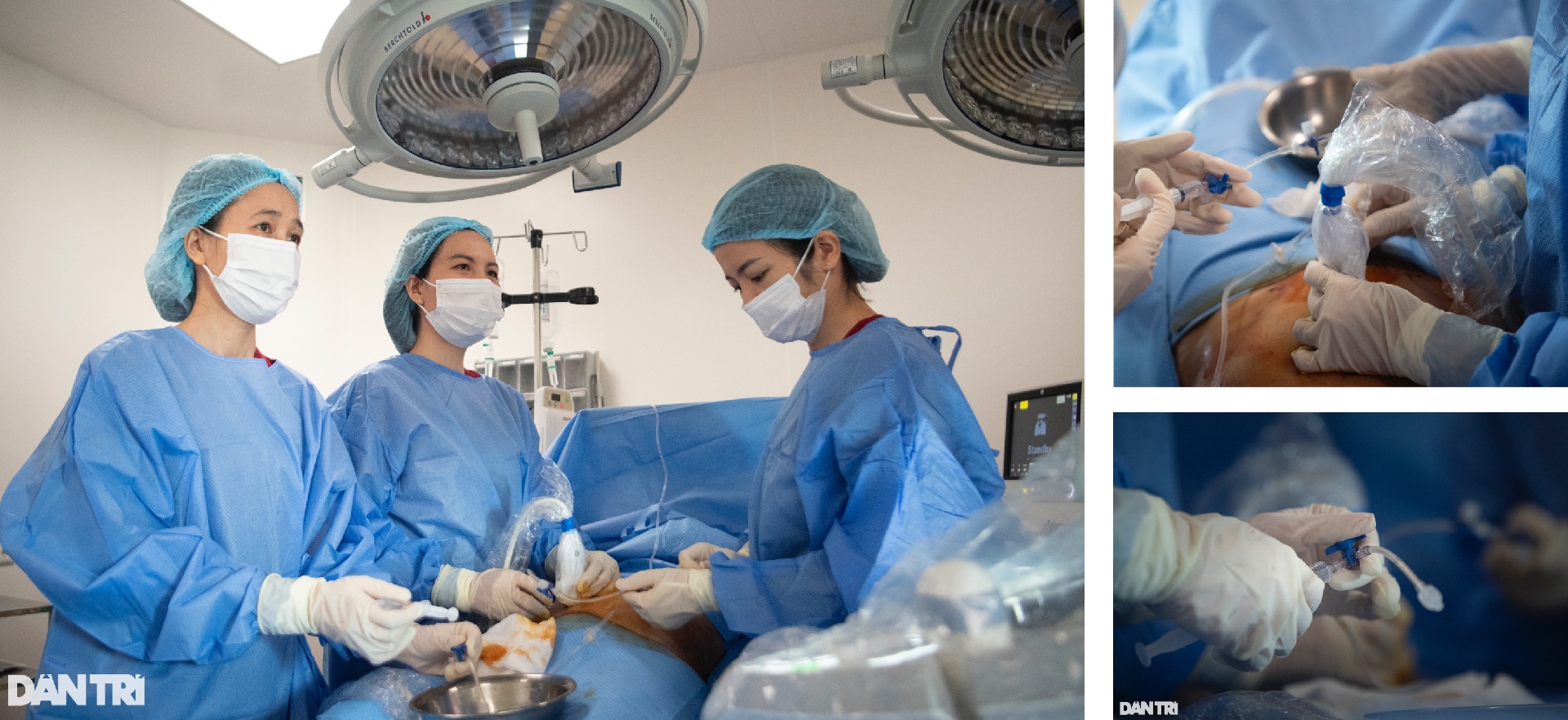
"Truyền ối là kỹ thuật đưa dịch đẳng trương vô khuẩn vào buồng ối để tăng thể tích nước ối cho bào thai. Đây là một kỹ thuật rất tiên tiến trong sản khoa. Trước đây, những trường hợp bị thiểu ối mà thai nhi còn quá nhỏ chưa thể can thiệp, lựa chọn duy nhất của bác sĩ là đình chỉ thai kỳ", BS Sim chỉ rõ.
Với trường hợp cạn sạch nước ối như chị Hồng nhiệm vụ này đặc biệt khó khăn, khi em bé bị bó chặt như đang hút chân không. Mọi khe hở gần như không còn.
"Chúng tôi phải đưa kim vào làm sao kim vừa vượt qua màng ối nhưng chưa chạm vào thai nhi. Nếu kim chưa vượt qua được màng ối khi truyền dịch sẽ khiến cơ ở màng ối bị tách ra, kim vượt quá một chút chọc vào bào thai sẽ gây phù nề. Trong khi đó nếu kim xuyên vào dây rốn thì dịch sẽ truyền vào mạch máu sẽ rất nguy hiểm".
Sai số trong hành trình kim, theo mô tả của BS Sim, thấp hơn đơn vị milimet.
Một điểm đặt biệt khác, các bác sĩ sử dụng mũi kim nhỏ nhất thế giới với đường kính chỉ 0,3mm. Do đó, thủ thuật này gần như không mang tính xâm lấn. Mặc dù đảm bảo an toàn tối đa cho sản phụ và thai nhi, nhưng mũi kim siêu nhỏ lại làm tăng thêm thử thách cho bác sĩ.
BS Sim mô tả: "Mũi kim rất dẻo, chỉ cần sản phụ căng thẳng gồng cứng cơ thành bụng lên đã có thể làm chệch đường kim".
Toàn bộ một ca truyền ối đôi khi chỉ cần thực hiện 1-2 mũi kim thành công nhưng theo BS Sim, đó là thành quả của nhiều năm rèn nghề của bác sĩ can thiệp bào thai.
Cảm giác chính là "kim chỉ nam" của cuộc hành trình đòi hỏi độ chính xác gần như tuyệt đối này. Để đến được đích, chiếc kim phải lần lượt đi qua lớp cơ, lớp mỡ của thành bụng, cơ tử cung và màng ối.
"Mỗi lớp lại có một cường lực khác nhau. Kim đi đến đâu, bác sĩ phải biết đến đấy. Đây cũng chính là thách thức khó nhất của kỹ thuật này", BS Sim chia sẻ, nói thêm rằng nhiệm vụ này cũng giống như "mò kim đáy biển".
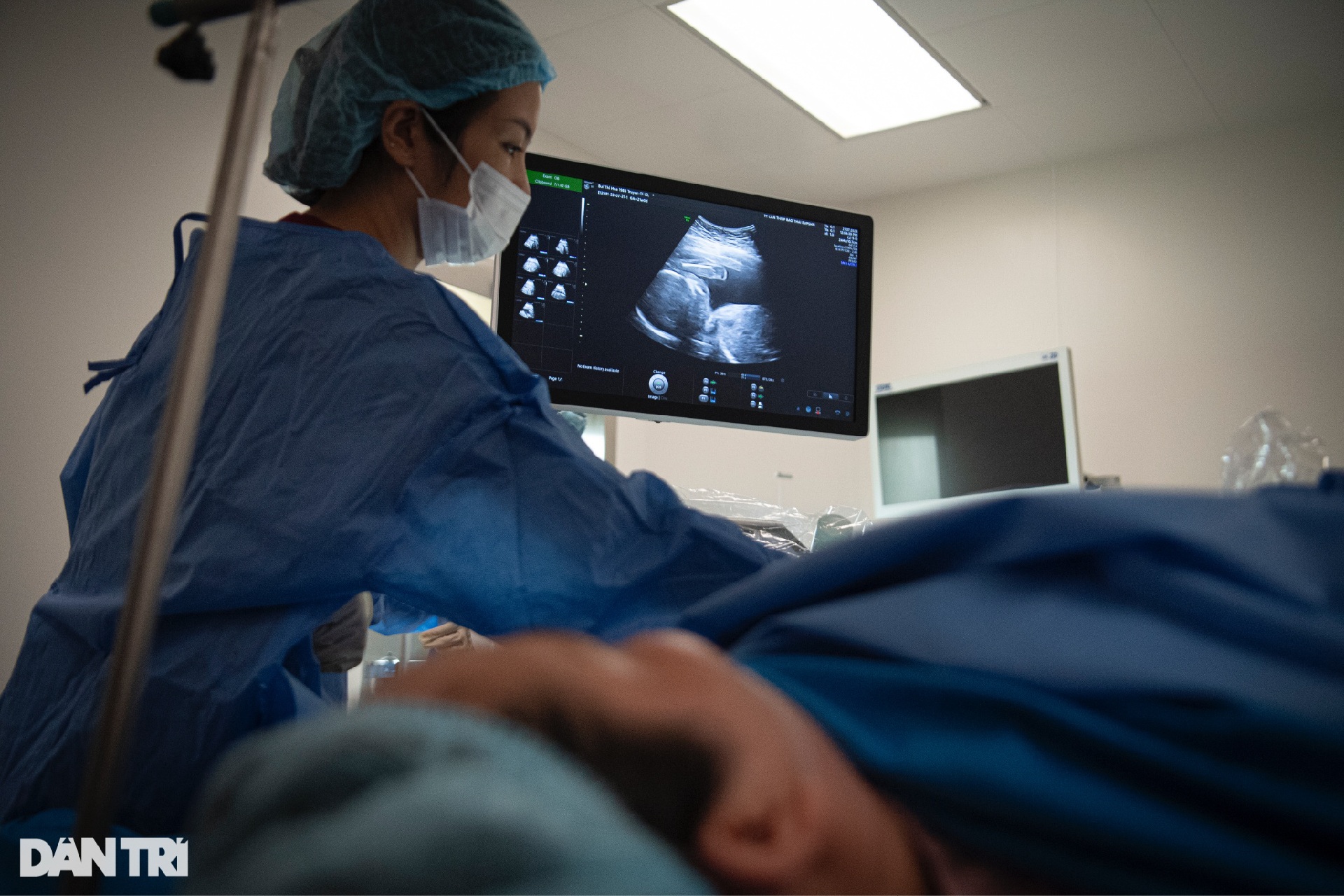
Sau 30 phút căng như dây đàn, các bác sĩ đã truyền thành công 500ml dịch đẳng trương vào bên trong buồng ối của chị Hồng. "Ngôi nhà" chật hẹp trở nên rộng rãi, em bé ngay lập tức trở nên hiếu động. Qua siêu âm có thể thấy rõ thai nhi liên tục vùng vẫy tay chân.
Ngắm nhìn con yêu nô đùa trên màn hình máy siêu âm, những giọt nước mắt hạnh phúc chực trào trên khóe mắt của hai vợ chồng.

Nữ bác sĩ nhớ về ca can thiệp bào thai đầu tiên mà mình thực hiện. Bệnh nhân là một giáo viên mắc hội chứng truyền máu song thai.
"Tôi còn nhớ như in ngày gặp bệnh nhân trước ca mổ. Sản phụ trẻ nấc nghẹn gửi gắm sự sống của 2 con cho chúng tôi, bởi cô ấy biết đây chính là cơ hội cuối cùng" BS Sim nói.
Giải thích rõ hơn về tình trạng truyền máu song thai, theo BS Sim, 2 bé song sinh của bệnh nhân đều chung một bánh rau. Một bé cứ cho máu sang dây rốn bên kia nên càng ngày càng nhỏ và sức sống rất kém. Bé còn lại bị truyền máu nhiều quá cũng sẽ dẫn đến suy tim.
Nhiệm vụ được đặt ra là làm đông đường truyền dây rốn từ mạch máu của thai bên này sang thai bên kia. Như vậy, 2 em bé sẽ có 2 "vùng đất riêng", thiết lập lại sự cân bằng về dinh dưỡng và các thai nhi có điều kiện để phát triển bình thường trở lại.
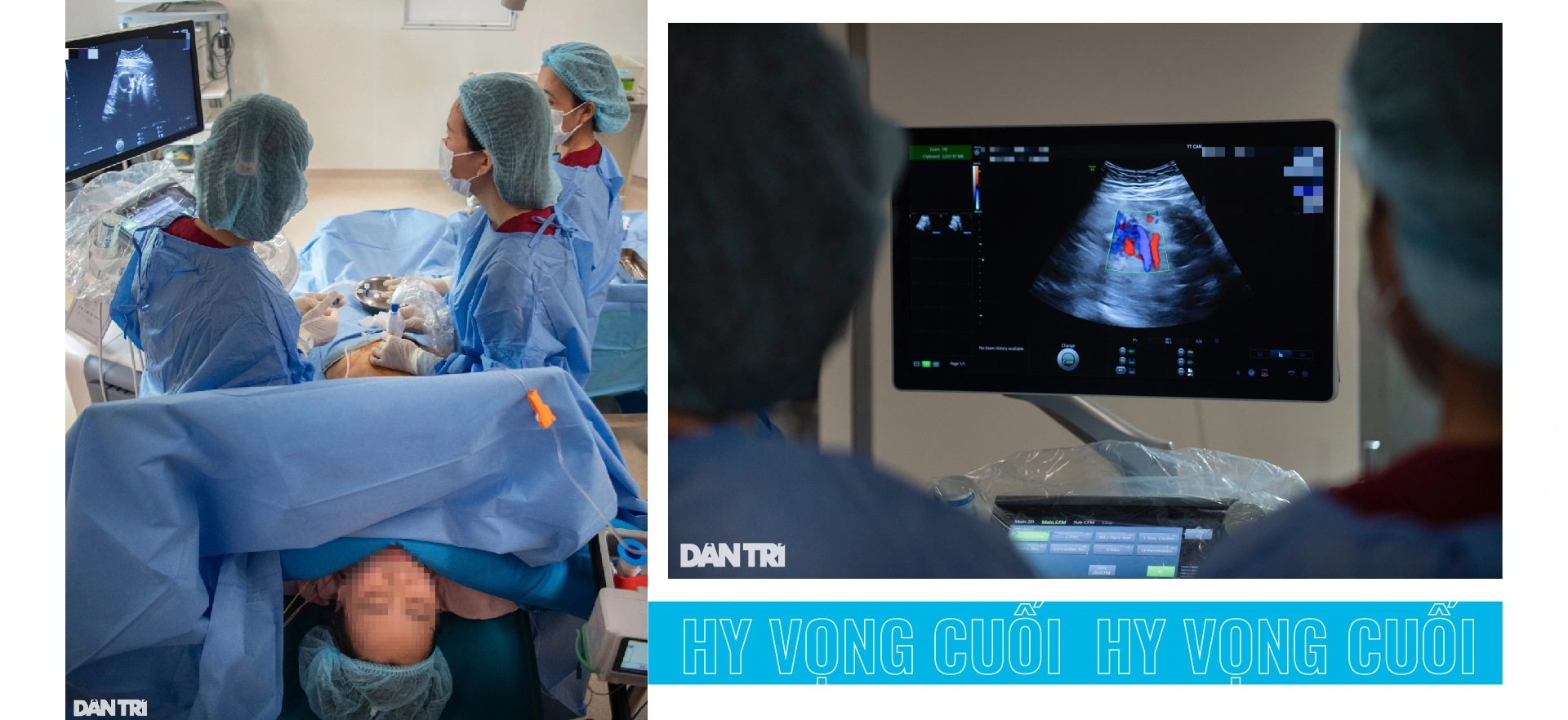
Để làm được điều này, các bác sĩ phải sử dụng một thiết bị đặc biệt để đưa được camera siêu nhỏ vào trong buồng ối, nhằm truy tìm mạch máu trong bánh rau cần can thiệp.
Sau đó, tiếp tục đưa sợi laser vào và dùng tia laser làm đông các cầu nối trong bánh rau và cuối cùng rút các dụng cụ ấy ra.
Khi ống nội soi xuyên vào buồng ối, các bác sĩ như đeo kính lặn để phẫu thuật, vì tầm nhìn trong môi trường chất lỏng bị hạn chế hơn rất nhiều. Hơn nữa lúc đó thai nhi vẫn còn đạp và sinh hoạt trong buồng ối. Do đó, phải di chuyển các dụng cụ khéo léo để thai nhi không bị tổn thương.
Khoe bức hình chụp cùng bệnh nhân "đầu tiên" trong điện thoại, BS Sim cười nói: "Khi được xem những hình ảnh siêu âm thấy thai nhi đã phát triển bình thường sau ca mổ, sản phụ đã thốt lên rằng "em không ngờ điều kì diệu này lại xảy ra với gia đình em".
Lúc đấy, chính chúng tôi cũng vỡ òa trong niềm vui của bệnh nhân và gia đình".

Tại Trung tâm can thiệp bào thai, gần 150 sản phụ không may bị thiểu ối như chị Hồng đã vượt cạn thành công và tận hưởng trọn vẹn niềm vui làm mẹ nhờ vào kỹ thuật truyền ối, cũng như sự nỗ lực của các y bác sĩ.
Chỉ cách đây vài năm, truyền máu song thai, dải xơ buồng ối, thiểu ối,… là những tai biến sản khoa khiến không chỉ các sản phụ mà cả các bác sĩ phải rùng mình. Bởi khả năng can thiệp để cứu thai nhi là rất hạn chế.
Trong trường hợp "thuận theo tự nhiên", tỷ lệ sống của thai nhi chỉ ở mức 10%. Với những trường hợp này, kết quả cuối cùng thường sẽ là đình chỉ thai kì.
"Xưa kia mọi người đều nghĩ rằng, bào thai là vùng bất khả xâm phạm, vì người ta chưa có những giải thích rõ ràng về bánh rau, dây rốn, túi ối hoặc các hội chứng bệnh lý.
Tuy nhiên, qua nghiên cứu, các nhà khoa học trên thế giới đã giúp làm sáng tỏ hầu hết các cơ chế bệnh sinh của em bé nằm trong bụng mẹ. Đặt nền móng cho các kỹ thuật can thiệp bào thai", BS Sim phân tích.
Theo GS Nguyễn Duy Ánh, Giám đốc Bệnh viện Phụ sản Hà Nội, can thiệp bào thai là kỹ thuật khó nhất trong sản khoa ở thời điểm hiện tại. Tuy nhiên, đây lại là "chìa khóa" để cứu sống rất nhiều thai nhi đang phải đối mặt với những tai biến thai kì nguy hiểm.
"Với y học bào thai, thai nhi được xem như là một bệnh nhân. Nếu thai nhi có bệnh cần phải điều trị sớm, thì các kỹ thuật của y học bào thai có thể chữa cho thai nhi ngay trong bụng mẹ. Việc này giúp cứu sống thai nhi hoặc tránh các dị tật nặng nề khi đứa trẻ chào đời.
Chất lượng dân số cũng sẽ được tăng cường, vì những em bé bị tật nguyền, di chứng do bệnh lý trong bào thai sẽ giảm đi đáng kể trong cộng đồng", GS Ánh phân tích.
Tại Bệnh viện Phụ sản Hà Nội, đến nay đã có hàng trăm em bé "cãi số" thành công và chào đời khỏe mạnh nhờ can thiệp bào thai.
Theo GS Ánh, kỹ thuật can thiệp bào thai thực hiện trên các mạch máu nhỏ, dải xơ khó tìm, nhưng vẫn phải bảo đảm không ảnh hưởng đến thai nhi đang sống trong buồng ối, phải bảo đảm màng ối còn nguyên vẹn và không nhiễm trùng.
Việc này đòi hỏi phẫu thuật viên phải có trình độ cao, khéo tay, tinh mắt và phối hợp tốt giữa siêu âm và nội soi.

Bệnh viện Phụ sản Hà Nội cũng đang trong tiến trình tiếp cận nhiều kỹ thuật can thiệp bào thai tiên tiến khác, đặc biệt là kỹ thuật can thiệp trực tiếp vào các tạng của thai nhi, để điều trị bệnh lý về não, tim, phổi, thận mà em bé đang mắc phải ngay từ trong bụng mẹ.
Bên cạnh đó, ứng dụng công nghệ tế bào gốc và liệu pháp gen trong can thiệp bào thai cũng là một hướng tiếp cận quan trọng.
Hàng năm, ở Việt Nam phải có đến hàng nghìn ca cần can thiệp bào thai. Nếu được phát hiện sớm, được can thiệp đúng thời điểm thì chúng ta có thể cứu rất nhiều trẻ em khỏi kết cục phải chết trong tử cung hoặc sinh ra không lành lặn.
Cũng theo chuyên gia này, y học bào thai còn mang một giá trị rất nhân văn, bởi có những bà mẹ chỉ có cơ hội mang thai một lần. Do đó, việc cứu được đứa bé vô cùng ý nghĩa với cả gia đình.
"Có những đứa trẻ là cơ hội duy nhất của một gia đình. Như những trường hợp vỡ tử cung thì gần như người vợ không thể có thai được nữa. Hoặc những người chữa vô sinh mãi đến khi lớn tuổi mới có con, thì đó cũng gần như là cơ hội cuối cùng.
Bảo vệ thành công cơ hội này, và thắp lại niềm hy vọng cho họ, đó là niềm vui đặc biệt của những bác sĩ sản khoa như chúng tôi", GS Ánh nhấn mạnh.
Nguồn:
https://dantri.com.vn/suc-khoe/mui-kim-nho-nhat-the-gioi-va-thach-thuc-vung-cam-20230822141713448.htm
Bá Thành - Tổ Truyền thông