KHI NGUY CƠ CỦA MẸ VÀ CỦA THAI NHI CÙNG HIỆN DIỆN: THÁCH THỨC CHỒNG THÁCH THỨC TRONG MỘT THAI KỲ
Trong sản khoa, thách thức lớn nhất là khi các yếu tố nguy cơ cùng lúc xuất hiện ở cả hai phía: người mẹ và thai nhi. Lúc này, mỗi quyết định chuyên môn không chỉ là bài toán kỹ thuật mà còn là sự cân não giữa các kịch bản sinh tử. Trường hợp dưới đây, được theo dõi và can thiệp mổ chủ động tại Bệnh viện Phụ sản Hà Nội, là một minh chứng điển hình. Khi rủi ro bủa vây, việc xử trí đòi hỏi sự phối hợp chặt chẽ, kiểm soát chuyên môn ở mức độ cao nhất trong từng bước can thiệp.
Sản phụ 33 tuổi nhập viện ngày 13/04/2026 trong một bối cảnh thai kỳ đặc biệt phức tạp. Trước khi đến với lần mang thai thứ 4 này, chị đã trải qua một hành trình đầy nhọc nhằn với tiền sử hai lần mổ đẻ, một lần thai lưu 36 tuần và ba lần sảy thai. Những vết sẹo cũ cả về thể chất lẫn tinh thần khiến lần mang thai này trở thành một "cuộc chiến" thực sự. Chị được quản lý thai kỳ sát sao bởi các bác sĩ Khoa Sản bệnh A4, trực tiếp là ThS.BS Nguyễn Văn Quyết và ThS.BSNT Nguyễn Việt Thắng với chẩn đoán: thai 33 tuần 3 ngày chậm tăng trưởng, dây rốn bám màng trên nền sẹo mổ cũ và theo dõi rau cài răng lược.
Thách thức của mẹ: Rau cài răng lược
Rau cài răng lược là một trong những bệnh lý nguy hiểm nhất, thường trực nguy cơ xuất huyết ồ ạt ngay trên bàn mổ. Với sản phụ có tiền sử mổ đẻ hai lần, rau cài răng lược bám trên nền sẹo cũ là một thử thách cực đại, đe dọa trực tiếp đến tính mạng và khả năng bảo tồn tử cung.
Ca mổ được thực hiện bởi BSCKII Đỗ Xuân Vinh – Phó Giám đốc Bệnh viện Phụ Sản Hà Nội, phụ trách Khoa Sản bệnh A4, cùng ekip Khoa A4, Gây mê hồi sức và Sơ sinh. Bằng sự chuẩn xác trong từng thao tác, ekip đã kiểm soát tốt diện bám của rau, khống chế lượng máu mất ở mức tối thiểu. Sản phụ chỉ cần truyền 350ml hồng cầu khối – một con số đầy ấn tượng đối với một ca bệnh phức tạp. Đặc biệt, tử cung được bảo tồn vẹn nguyên, giữ lại hy vọng và niềm hạnh phúc cho người mẹ đã từng đi qua quá nhiều mất mát.
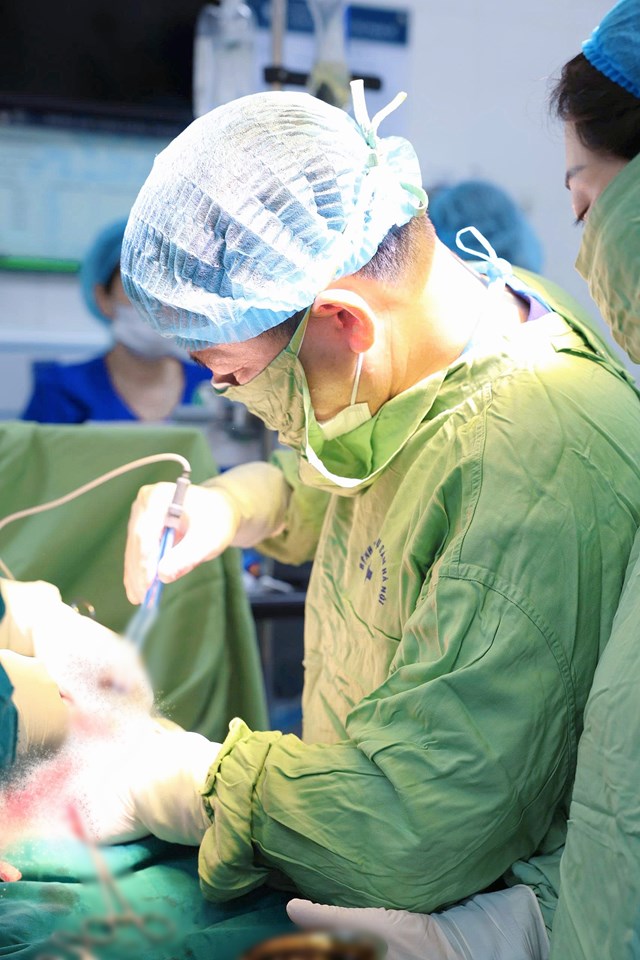 Ảnh: BSCKII Đỗ Xuân Vinh - Phó giám đốc Bệnh viện Phụ Sản Hà Nội, phụ trách Khoa Sản bệnh A4, người trực tiếp mổ chính trong ca mổ
Ảnh: BSCKII Đỗ Xuân Vinh - Phó giám đốc Bệnh viện Phụ Sản Hà Nội, phụ trách Khoa Sản bệnh A4, người trực tiếp mổ chính trong ca mổ
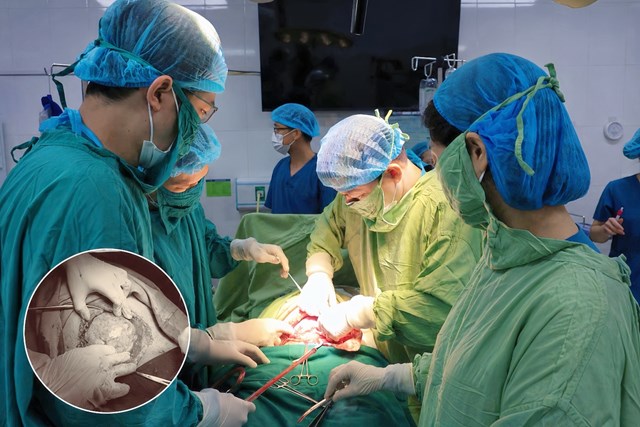 Ảnh to: Ekip các bác sĩ Khoa Sản bệnh A4, Khoa Gây mê hồi sức, Khoa Sơ sinh tham gia ca mổ. Ảnh nhỏ: tử cung của sản phụ bị bánh rau bám sâu xuyên qua cơ tử cung
Ảnh to: Ekip các bác sĩ Khoa Sản bệnh A4, Khoa Gây mê hồi sức, Khoa Sơ sinh tham gia ca mổ. Ảnh nhỏ: tử cung của sản phụ bị bánh rau bám sâu xuyên qua cơ tử cung
Nguy cơ của con: Suy hô hấp và nhẹ cân
Phía bên kia của bàn mổ, thai nhi cũng đối mặt với những nghịch cảnh lớn. Tình trạng dây rốn bám màng khiến dinh dưỡng và oxy giữa mẹ và thai không được trao đổi tốt dẫn tới bệnh lý thai chậm phát triển trong tử cung. Em bé chào đời ở tuần 35 chỉ nặng 1700g, trong khi ở tuổi thai này thì một em bé khỏe mạnh thường nặng 2500-2600g. Con số này phản ánh sự phát triển không tương xứng với tuổi thai, kéo theo nguy cơ về sức khỏe của trẻ sau sinh ngay từ những phút đầu đời.
Chính vì thế, ekip Khoa Sơ sinh đã có mặt từ khi ca mổ chưa bắt đầu để nhanh chóng thăm khám, kiểm tra cho bé ngay khi bé rời bụng mẹ. Một "khoảng chuyển tiếp an toàn" được thiết lập ngay tại phòng mổ giúp bé được hỗ trợ hô hấp kịp thời, ổn định các chỉ số sinh tồn trước khi chuyển theo dõi đặc biệt tại Khoa Sơ sinh.
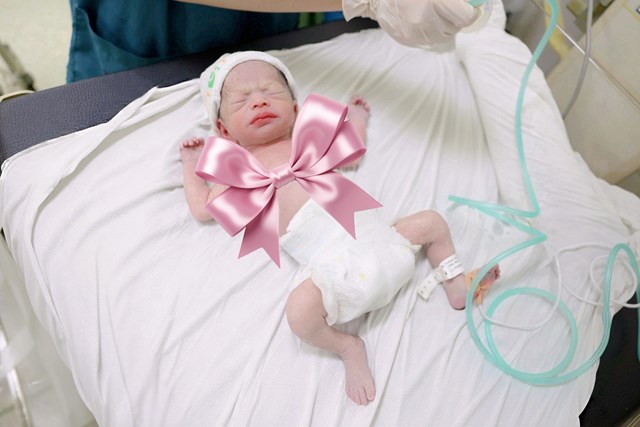
 Ảnh: Em bé chào đời “bình an” và nhận được sự chăm sóc đặc biệt từ các bác sĩ Khoa Sơ sinh
Ảnh: Em bé chào đời “bình an” và nhận được sự chăm sóc đặc biệt từ các bác sĩ Khoa Sơ sinh
Bản lĩnh chuyên môn: "Điểm tựa" vững chắc để bảo toàn hai sinh mệnh
Trường hợp này khẳng định giá trị cốt lõi của sản khoa hiện đại: Không chỉ giải quyết từng bệnh lý riêng lẻ mà phải có cái nhìn tổng thể để đưa ra quyết định đúng thời điểm cho cả hai sinh mệnh. Sự quyết đoán trong việc chọn thời điểm can thiệp đã giúp hạn chế tối đa rủi ro cho cả mẹ và con.
Tại Bệnh viện Phụ sản Hà Nội, sự kiểm soát tốt trong phẫu thuật và phối hợp liên chuyên khoa nhịp nhàng chính là chìa khóa. Thành công của ca bệnh không chỉ là một kết quả chuyên môn giá trị, mà còn là lời khẳng định về bản lĩnh của đội ngũ y bác sĩ trong việc bảo vệ sự sống giữa những tình huống ngặt nghèo nhất.